Contents
- 1 درمان قطعی زخم پای دیابتی
- 1.1 انواع زخم پای دیابتی چیست؟
- 1.2 علائم زخم پای دیابتی چیست؟
- 1.3 طبقه بندی زخم پای دیابتی چگونه است؟
- 1.4 چه عواملی باعث تاخیر در درمان زخم پای دیابتی می شود؟
- 1.5 درمان قطعی زخم پای دیابتی
- 1.6 برای جلوگیری از ابتلا به مشکلات پا چه باید کرد؟
- 1.7 درمان زخم پای دیابتی
- 1.8 09129583284
- 1.9 09364093277
- 1.10
- 1.11 آخرین خبرها
- 1.12 آنچه بیماران به ما می گویند

تضمین سلامت شما تخصص ما است


تخصص ماست

درمان قطعی زخم پای دیابتی
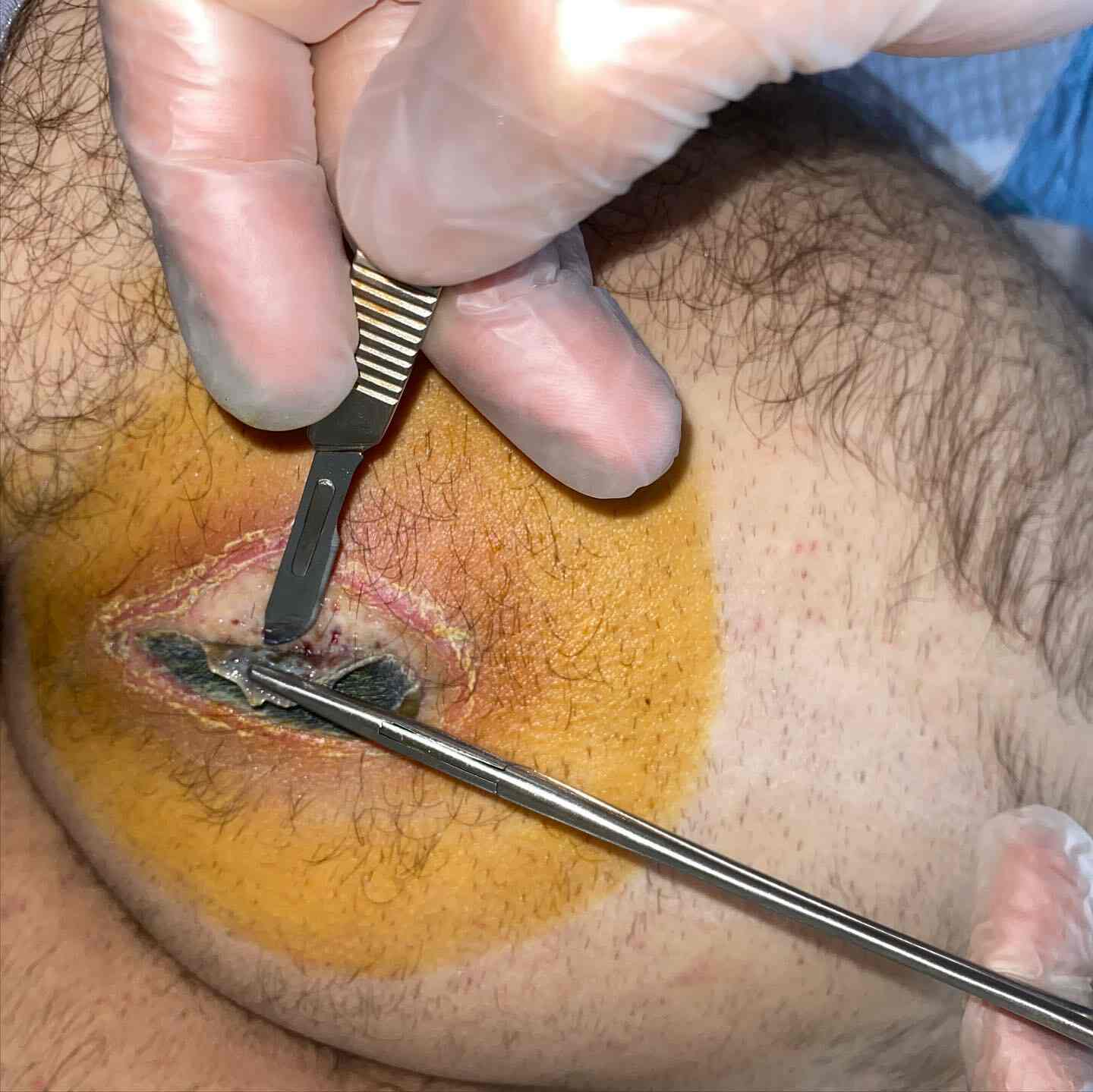
برای اینکه بدانیم برای درمان قطعی زخم پای دیابتی چه باید کرد ابتدا به برخی از تعاریف زخم پای دیابتی میپردازیم.
زخم پای دیابتی چیست؟
جهت درمان قطعی زخم پای دیابتی باید بدانیم که به زخمی که در اثر بیماری دیابت ایجاد شود زخم دیابتی میگویندیکی از شایع ترین عوارض دیابت زخم پای دیابتی می باشد.در اثر بیماری دیابت و افزایش سطح گلوکوز خون اعصاب و عروق اندام های تحتانی مانند پا آسیب دیده و منجر به کاهش حس و کاهش خون رسانی در اندام تحتانی می شود.در نتیجه این اتفاق پای افراد دیابتی در مقابل آسیب های کوچک مانند وجود سنگ ریزه در کفش و حتی آسیب های بزرگ مانند تروما به پا دچار زخم میشود.به دلیل کاهش حس لامسه و خونرسانی، زخم های دیابتی مستعد عفونت و گشترش می باشند.حدود 15 دصد افراد دیابتی در طول زندگی خود یک مرتبه زخم پای دیابتی را تجربه می کنند که از این افراد حدود 15 درصد دچار قطع عضو و یا آمپوتاسیون میشوند.
انواع زخم پای دیابتی چیست؟
زخم نوروپاتیک
در اثر افزایش سطح قند خون به اعصاب محیطی اندام تحتانی آسیب وارد میشود.حدود 50 درصد افراد دیابتی در طی 25 سال از شروع علائم بیماری دیابت دچار نوروپاتی میشوند.در اثر آشیب به اعصاب محیطی پا(چه حسی و چه حرکتی) پا در معرض انواع صدمات کوچک مانند فرو رفتن اجسام کوچک در پا و یا نا صحیح گرفتن ناخن پا و صدمات بزرگ مانند تروما به پا، آسیب پذیر خواهد شد.
در اثر این آسیب ممکن است ساختار پوست پا از بین برود و پا در معرض عفونت های شدید قرار بگیرد.
زخم ایسکمیک
در اثر بیماری دیابت و افزایش سطح قند خون به عروق کوچک و بزرگ پا آسیب وارد می شود.در اثر آسب به عروق کوچک و بزرگ پا، خون رسانی به اندام تحتانی مختل شده و جریان خون منتهی به پا کاهش می بابد.در نتیجه اکسیژن و مواد مغذی کمتری به پا می رسد.در نتیجه پا به سمت ایسکمی و در نهایت مرگ بافتی ( نکروز) می شود.
نوروایسکمیک
این نوع از زخم های دیابتی زمانی اتفاق می افتاد که فرد مبتلا هم دچار نوروپاتی اندام تحتانی باشد و هم دچار ایسکمی عروق اندام تحتانی.با ذکر این نکته که علت ایسکمی این نوع زخم ها عامل اصلی ایجاد می باشد و نوروپاتی از سهم کمتری برخوردار می باشد.
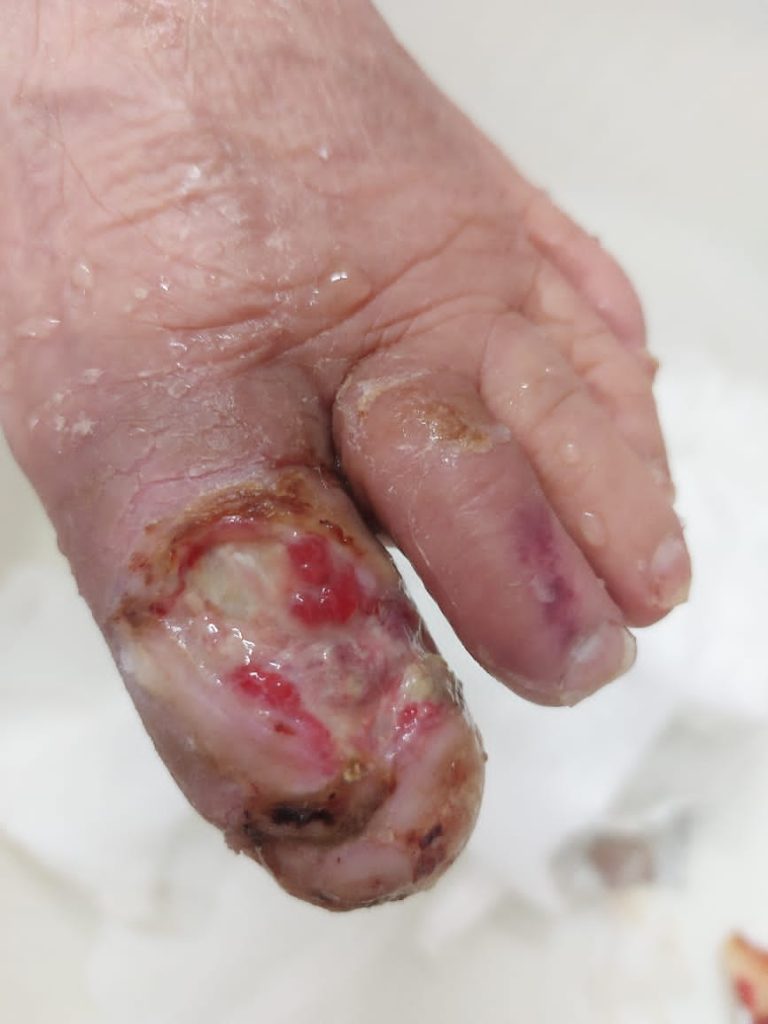
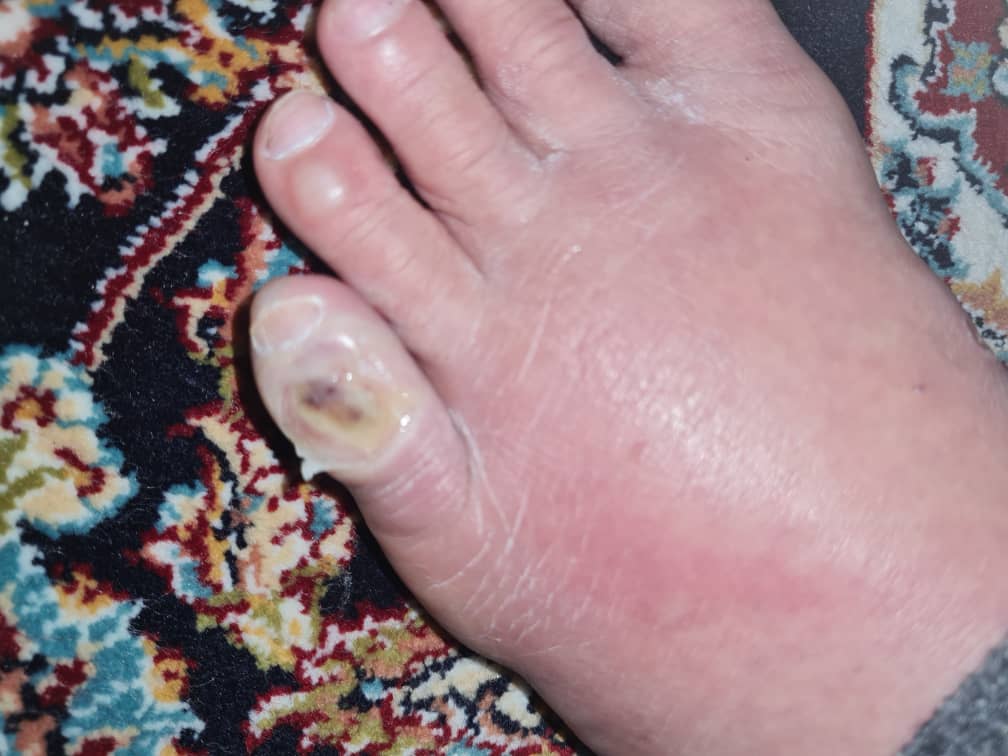
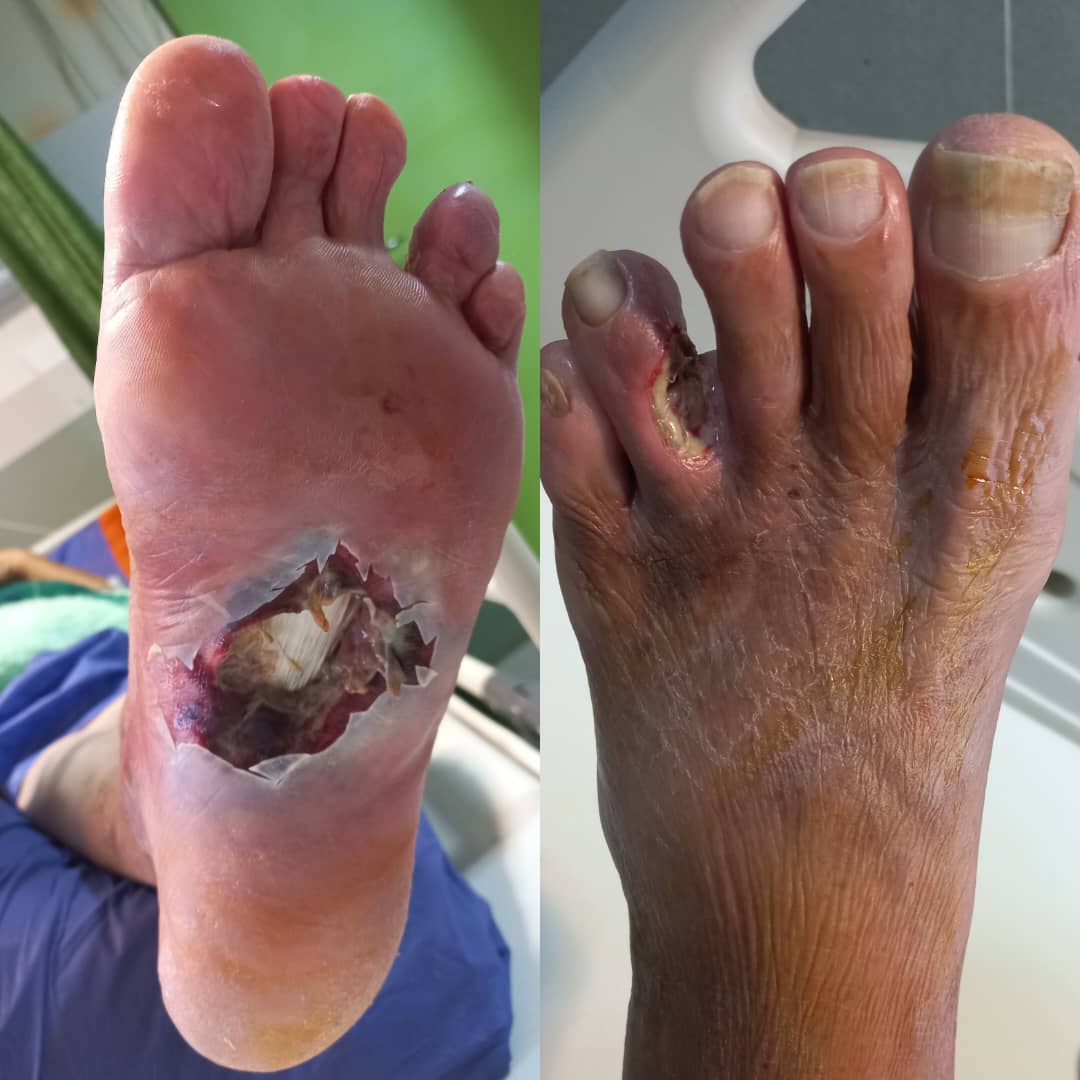
علائم زخم پای دیابتی چیست؟
زخمها میتوانند در هر نقطه از بدن ایجاد شوند، اما کف پای افراد مبتلا به دیابت در برابر بریدگی، خراش و زخم آسیبپذیرتر هستند. در حقیقت، آسیب و زخمهای پای دیابتی شایعترین علت بستری شدن بیماران دیابتی میباشند. یادگیری نحوه شناسایی زخمهای پای دیابتی برای جلوگیری از چرخه آسیب قبل از اینکه به قطع عضو نیاز داشته باشد، برای هر بیمار دیابتی بسیار مهم است.
آسیب عصبی و گردش خون ضعیف ناشی از دیابت، ممکن است توانایی احساس آسیب در پای بیماران را کاهش دهد. بهترین روش برای شناسایی وجود زخم پای دیابتی این است که هر روز معاینهای چشمی روی پای خود انجام دهید، به ویژه در قسمت پاشنه پا، زیر انگشت شست و توپی کف پا.
در صورت مشاهده علائم زیر، سریعاً به پزشک مراجعه کنید:
- ترشح چرک از کف پا که باعث لک شدن جورابتان شده و یا حتی از کفشتان نشت کرده باشد
- تورم غیرعادی
- تحریک و قرمزی
- بوی بد از یک یا هر دو پا
- وجود یک بافت سیاه اطراف زخم پا
- پینه گسترده در زیر پا در اطراف زخم
پاسخ سریع به علائم زخم پای دیابتی میتواند به جلوگیری از بستری شدن طولانی مدت و پرهزینه در بیمارستان و همچنین بهبودی نسبتاً آسانتر کمک کند.
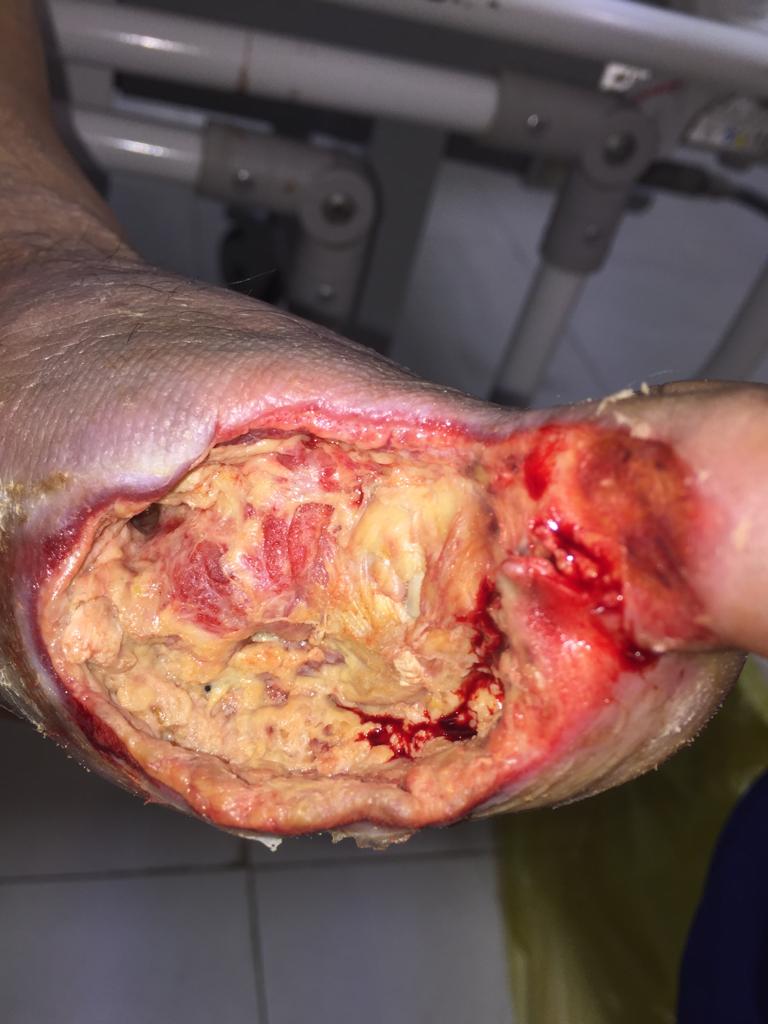
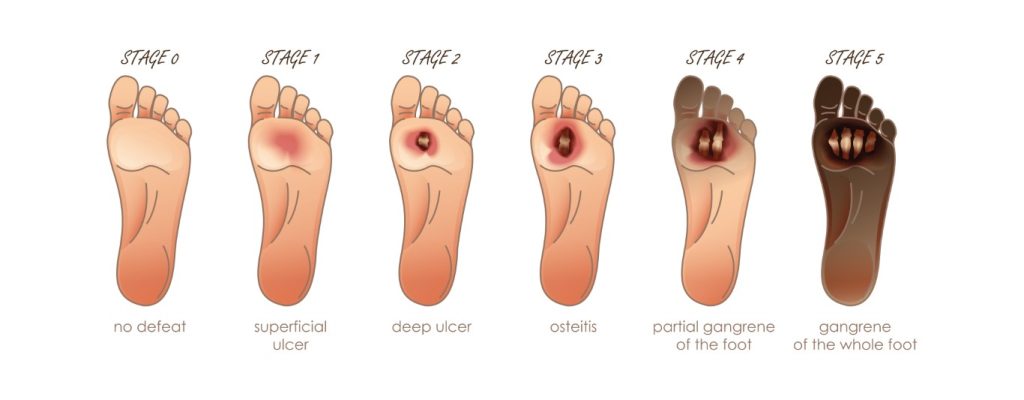
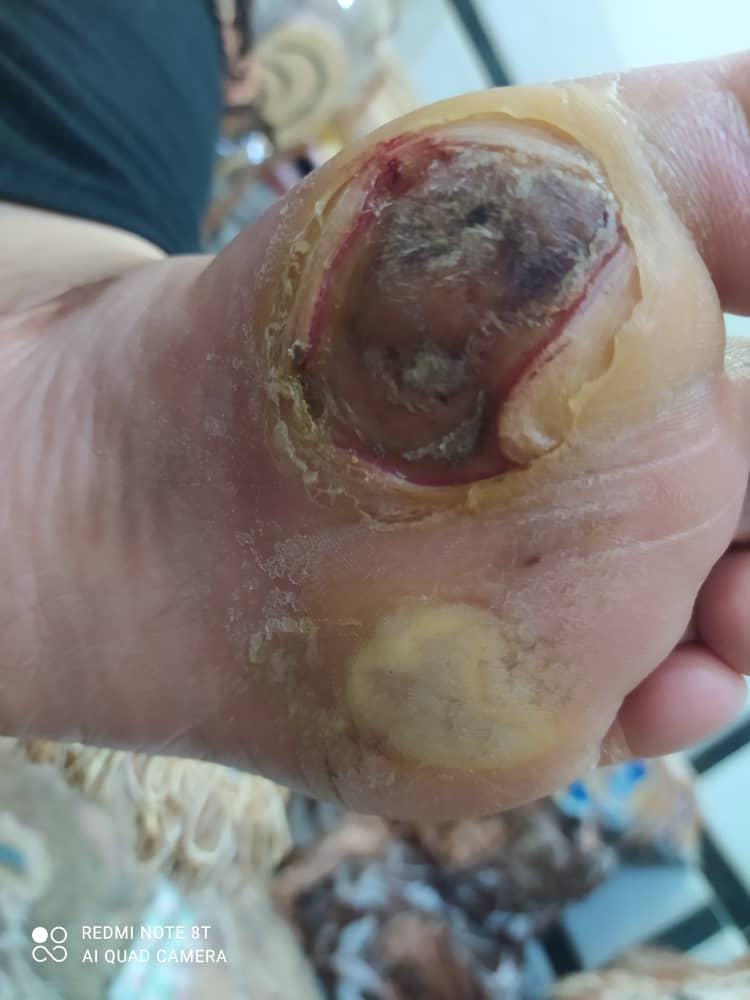
طبقه بندی زخم پای دیابتی چگونه است؟
مرحله ۰: مواردی که زخم دیابتی ندارند اما یک گروه پر خطر هستند. آموزش پای دیابتی باید بصورت فشرده و متناوب در این بیماران انجام شود. کنترل قند خون باید تحت نظر متخصص غدد صورت گیرد.باید هر 6 ماه پای این افراد توسط کارشناس زخم معاینه شود.
مرحله ۱: زخم های سطحی هستند که به زیر لایه پوستی نمی روند. معمولاً زخم با عفونت همراه نیست.ممکن است پینه وجود داشته باشد.اول از همه ، مراقبت از زخم و پانسمان باید انجام شود ، فشار از روی پا باید برداشته شود برای این منظور می توان از کفش مخصوص ، واکر ، عصا و گچ زیر زانو استفاده کرد. اگر عفونت همراه این واقعه باشد ، آنتی بیوتیک های مناسب شروع می شود.
مرحله ۲: زخم پای دیابتی به تاندون ها ، فاسیا و رباط ها پیشرفت کرده است. با این حال ، استئومیلیت (عفونت استخوان) وجود ندارد. اغلب با عفونت همراه است. دبریدمان باید با برداشتن بافت از زخم انجام شود و بلافاصله آنتی بیوتیک درمانی شروع شود. پا باید در حالت استراحت قرار گیرد. عفونت باید تحت کنترل گرفته شود و تا زمان بهبود زخم باید پیگیری شود. انسولین درمانی باید به طور تهاجمی برای کنترل متابولیسم انجام شود.
مرحله ۳: زخم دیابتی استخوان و همچنین بافت را درگیر می کند. از آنجا که استئومیلیت همراه است ، باید از بی حرکتی پا اطمینان حاصل شوید و رادیوگرافی پا باید میزان عفونت در استخوان را تعیین کنید. آنتی بیوتیک درمانی با طیف گسترده همراه با کشت بافت و انسولین درمانی برای مدت طولانی آغاز و ادامه یابد.
مرحله ۴ و ۵: پا به گانگرن تبدیل شده است. در حالی که در درجه ۴ در قسمت پروگزیمال (ابتدایی) پا گانگرن موضعی وجود دارد ، در درجه ۵ گانگرن به کل پا گسترش یافته است. آنتی بیوتیک درمانی باید بدون اتلاف وقت برای بیمار شروع شود. در صورت امکان ، در قطع عضو از روش های محافظتی در پاشنه پا باید استفاده شود ، اما در موارد پیشرفته قطع زیر زانو باید انجام شود.
عفونت پای دیابتی از دلایل اصلی بستری است. این مدت زمان بستری در بیمارستان را به طور قابل توجهی طولانی می کند ، بنابراین هزینه های درمان را افزایش می دهد. علاوه بر این ، یک رابطه نزدیک بین فراوانی قطع عضو و ایجاد عفونت در این بیماران وجود دارد.
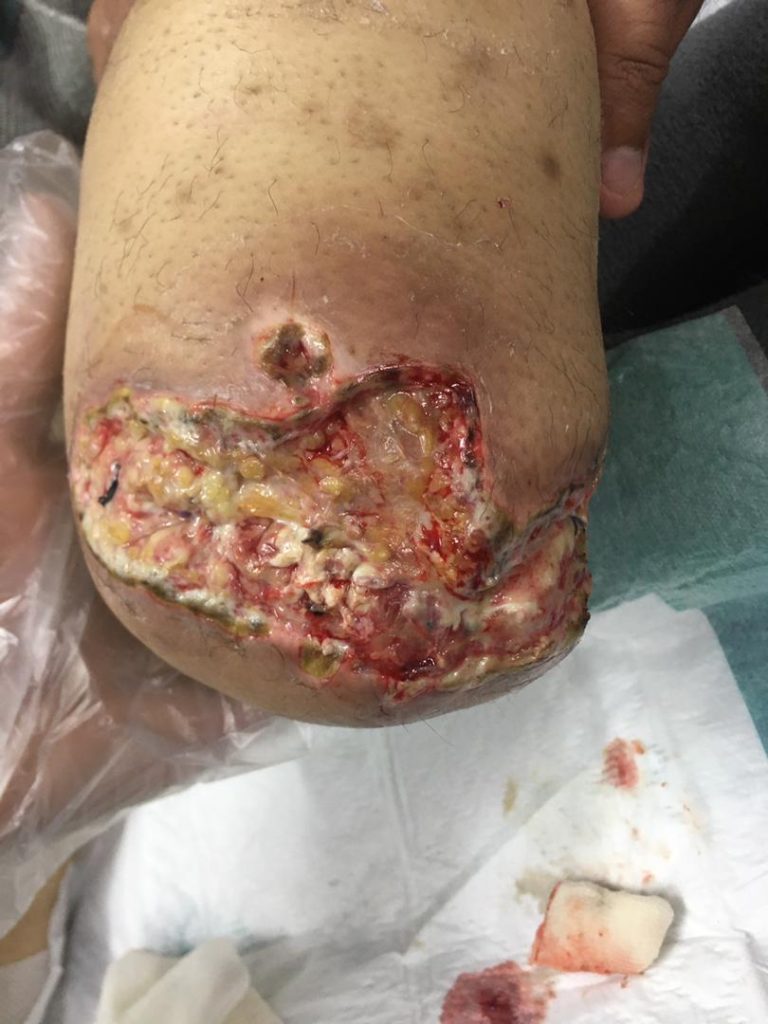
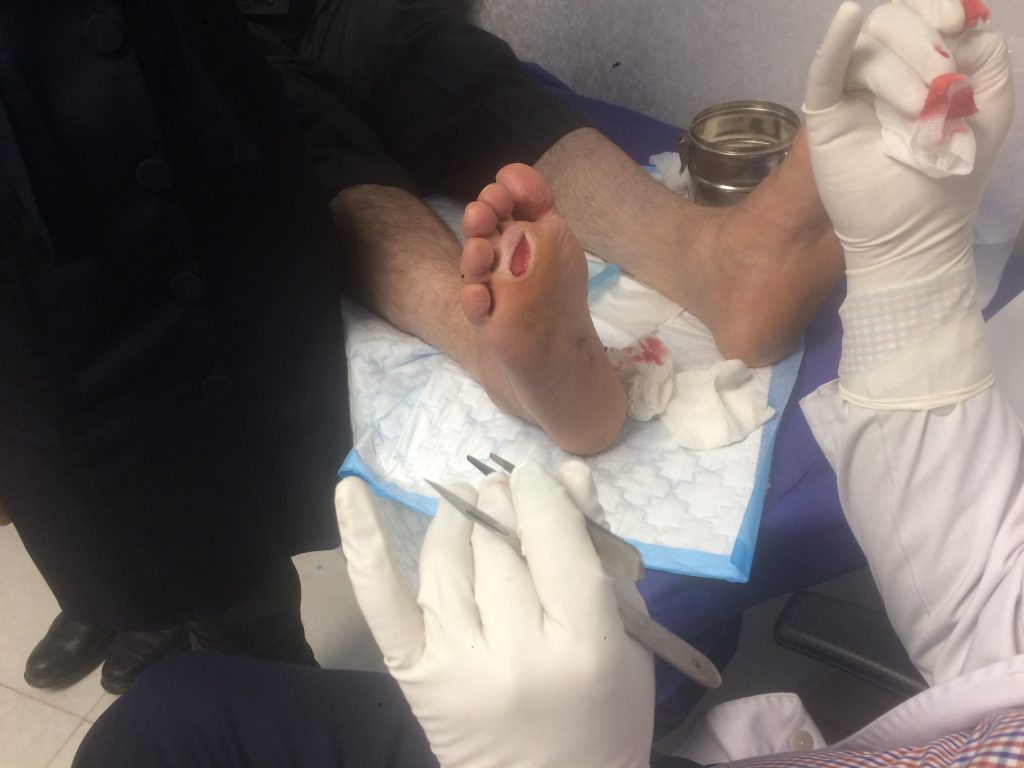
چه عواملی باعث تاخیر در درمان زخم پای دیابتی می شود؟
بالا بود سطح قند خون
بالا بودن سطح قند خون یکی از علل اصلی می باشد که مانع بهبود زخم پای دیابتی می باشد.بالا بودن سطح قند خون باعث آسیب به اعصاب محیطی و عروق خواهد شد.به دنبال آن خونرسانی و اکسیژن رسانی به بافت کاهش می یابد و بافت به سمت ایسکمی و نکروز پیش می رود.سطح بالای قند خون باعث اخلال در فرایند سیستم ایمنی و افزایش سطح التهاب می شود.
مشکل گردش خون
یکی دیگر از عواملی که باعث تاخیر در بهبود زخم پای دیابتی می شود مسکل گردش خون می باشد.گردش خون نا مناسب در اثر انسداد و یا تنگی عروق باعث گسترش زخم پای دیابتی می شود.
وجود نوروپاتی
وجود نوروپاتی باعث کاهش حس در اندام تحتانی شده و باعث ایجلد زخم های کوچک و بزرگ در پا می شود.افرادی که دارای نوروپاتی هستند باید روزانه توسط یکی ار اعضای خانواده و یا خود فرد پا معاینه شود و ماهسانه جهت بررسی مشکلات پا به کارشناس زخم مراجعه نماید.
جهت معاینه پای افراد دیابتی با ما تماس بگیرید.
نقص سیستم ایمنی
وجود سطح بالای قند خون باعث می شود که گلبول های سفید نتوانند به خوبی با باکتری ها مبارزه کنند و زخم بستری برای رشد باکتری ها می شود.
تغذیه نامناسب
تغذیه نامناسب یکی دیگر از عوامل ایجاد زخم پای دیابتی می باشد.افراد دیابتی باید تحت نظر متخصص تغذیه رژیم مخصوص خود را رعایت نمایند.
ما در تلاش هستیم برای شما معجزه باشیم
درمان قطعی زخم پای دیابتی
شما میتوانید از طریق واتس آپ و یا تماس با شماره های فوق از مشاوره رایگان زخمتو بهره مند شوید.
برای جلوگیری از ابتلا به مشکلات پا چه باید کرد؟
مراقبت از پاها جزئی از فعالیت روزانه افراد دیابتی می باشد.علاوه بر معاینات دوره ای که هر سه ماه یکبار توسطکارشناس زخم انجام می شود و طی آن تمام ارگان های بدن از جمله پاها به دقت معاینه می شوند تمام بیماران دیابتی باید جهت پیشگیری از ابتلا به عوارض ذکر شده در مورد چگونگی مراقبت از پاها آموزش ببیند.
در منزل جوراب یا کفش یا (دمپایی) راحت بپوشید و از راه رفتن با پاهای برهنه پرهیز کنید.
از پوشیدن کفش های تنگ، نوک تیز، پاشنه دار یا کفش هایی که به هر شکلی به پای شما فشار وارد می کند خودداری کنید.
روزانه پاهای خود را با آب ولرم و صابون ملایم بشوئید و به خوبی خشک کنید.
روزانه پاهای خود را به دقت بررسی کنید و در صورت مشاهده زخم ، ترک عمیق یا هر گونه ضایعه دیگری به پزشک معالج مراجعه کنید.
نبض های روی پا و مچ پای خود را روزانه بررسی کنید.
در صورت وجود هر گونه تورم ،درد و بدشکلی (دفرمیتی) در پاها باید به پزشک معالج مراجعه کنید.
شب ها قبل از خواب پاهای خود را شسته و به خوبی خشک کرده و سپس با لوسیون یا وازلین چرب کنید توجه داشته باشید از مالیدن لوسیون و کرم به لای انگشتان پا به علت افزایش احتمال عفونت خودداری کنید.
اگر پاشنه پاهای شما خشک و ترک ترک شده می توانید در حمام از سنگ پای ملایم به آرامی استفاده کنید . از کشیدن سنگ پای خشن ، کندن ترک ها با تیغ، چاقو و غیره خودداری کنید.
هر دو هفته یکبار پس از حمام کردن ، ناخن های خود را با ناخن گیر کوتاه کنید . ناخن ها باید مستقیم کوتاه شود و از گرفتن گوشه های ناخن و زاویه دار کردن آن خودداری کنید همچنین برای کوتاه کردن ناخن از قیچی استفاده نکنید.
قبل از هر بار کفش پوشیدن حتماً داخل کفش خود را چک کنید تا مطمئن شوید جسم خارجی در آن وجود ندارد یا کفی کفش آسیبی ندیده است.
از گذاشتن کیسه آب گرم یا استفاده از تشک گرم بر روی پاها خودداری کنید.
برای حفظ گردش خون پاها در هنگام نشستن پاهای خود آویزان نکنید و آن ها را بالاتر از سطح بدن ( روی میز یا چهارپایه) قرار دهید. و پاهای خود را برای مدت طولانی روی هم نیاندازید.
در هنگام استراحت انگشتان و مچ پاها را حرکت دهید این ورزش به بهبود جریان خون پاها کمک می کند.
داروهای خود را به موقع مصرف کنید و قند خون را در محدوده نرمال نگه دارید.
در صورت مصرف سیگار آن را ترک کنید.
رژیم غذایی متعادل داشته باشید و از زیاده روی پرهیز کنید
ورزش منظم و سبک مثل پیاده روی ، شنا ، دوچرخه سواری باعث بهبود خون رسانی به پاها می شود اما باید از روش های سنگین که باعث فشار روی پاها می شود مثل دویدن و پریدن خودداری کنید.
هنگام شروع ورزش ابتدا نرمش کنید و به اصطلاح بدن خود را گرم کنید و هنگام پایان ورزش نیز فعالیت خود را بتدریج کم کنید و به اصطلاح بدن را سر کنید. همچنین هنگام ورزش حتماً کفش مناسب بپوشید.
با استفاده از یک پنبه و ته خودکار هفته ای یکبار حس پاهای خود را کنترل کنید.
از پوشیدن کفش ها و دمپایی های جلوبسته و پلاستیکی خودداری کنید. زیرا به علت عدم تبادل مناسب هوا شانس آسیب پاها را بیشتر می کند.

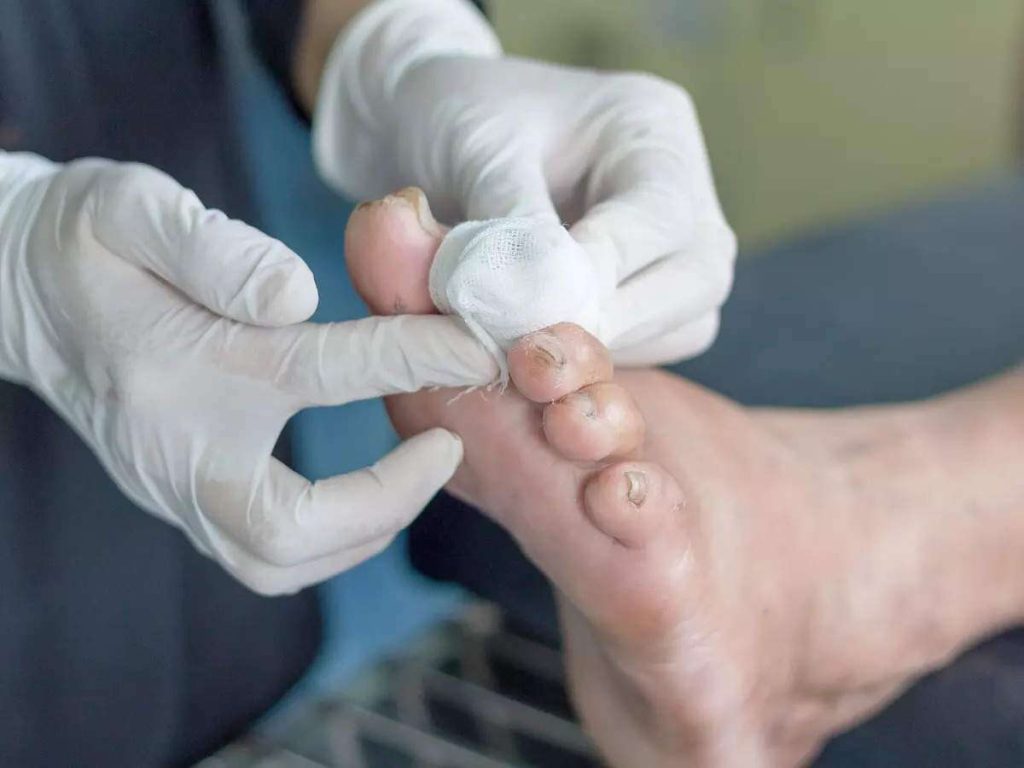

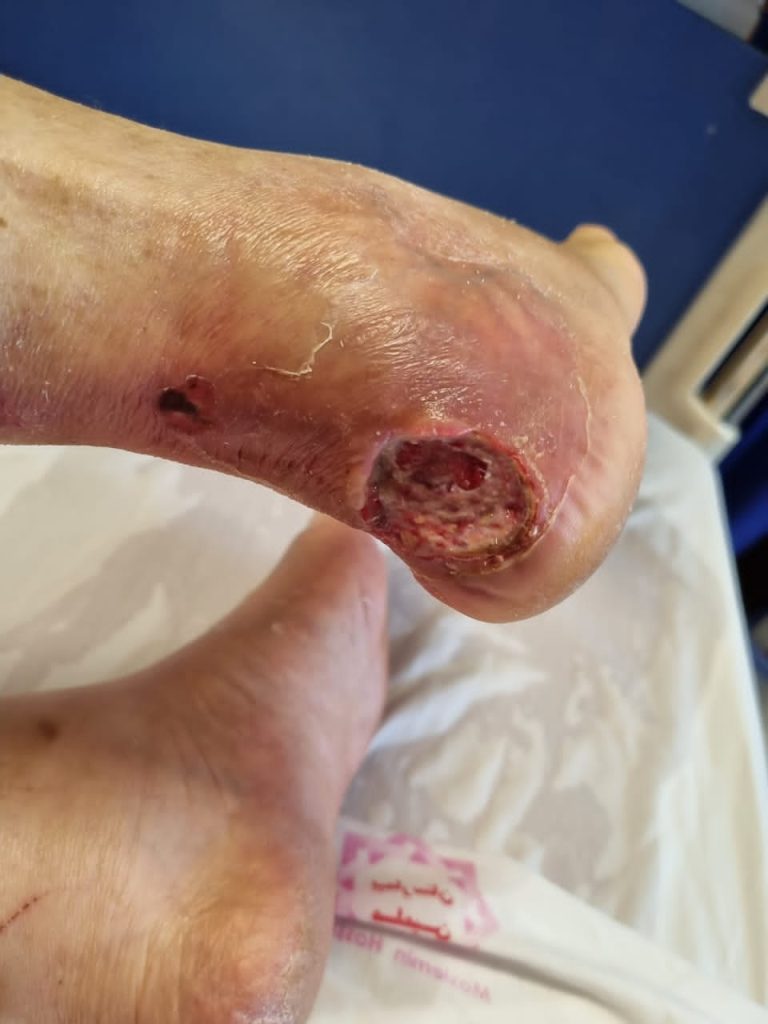
درمان زخم پای دیابتی
درمان زخم پای دیابتی با توجه به میزان درگیری عمق بافت و همچنین وسعت درگیری متفاوت می باشد.درمان زخم پای دیابتی باید توسط کارشناس زخم شما تعیین شود.کارشناس زخم شما با توجه به گرید زخم پای دیابتی و عمق بافت درگیر شده و میزان عفونت عضو متفاوت است. شاید کارشناس زخم شما از روش های زیر برای درمان استفاده کند:
- شاید در صورت وجود بافت عفونی نیاز به دبریدمان بافت عفونی و نکروز وجود داشته باشد.
- شاید جهت کاهش فشار روی زخم پای دیابتی نیار به استفاده از کفش آفلود مخصوص باشد.
- استفاده از پانسمان نوین در جهت درمان زخم پای دیابتی
- استفاده از روش ماگوت تراپی (لارو درمانی) جهت حذف بافت نکروز و یا مرده
- استفاده از روش لیزر در جهت تشهیل درمان زخم پای دیابتی
- استفاده از لایت تراپی (نور درمانی) در جهت تسهیل درمان زخم پای دیابتی
- شاد جهت درمان نیاز به کفی طبی با استفاده از روش foot scan باشد
- جهت تشخیص نوع و میزان درگیری بافت زخم پای دیابتی نیاز به انجام سونوگرافی و یا MRI باشد.
نکته مهم در درمان زخم این است که فرد مبتلا بدون دستکاری به کارشناس زخم خود مراجعه نماید و از خود درمانی بشدت پرهیز نماید.نوع درمان و اقدامت درمانی توسط کارشناس زخم تعیین می شود.در صورت اقدام با تاخیر ممکن است منجر به قطع عضو شود.
از وبلاگ ما
آخرین خبرها
همه آخرین اخبار را برای امور خیریه، کمک های مالی، سرمایه گذاری جمعی، جمع آوری کمک مالی یا کمپین های جدید راه اندازی دریافت کنید
نظرات بیماران
آنچه بیماران به ما می گویند

واقعا از کلینیک زخمتو ممنونم.پای مادرم رو شما به ما برگردوندید.همه جا به ما گفتن پای مادرتون باید قطع بشه اما تو کلینیک زخمتو پای مادرم کاملا خوب شد.
Rated 4 out of 5
مریم ربانی
تهران

پدر من زخم دیابتی تو انگشت بزرگش داشت.تو کلینیک شما طی مدت کوتاهی کاملا خوب شد.واقعا تشکر
Rated 4 out of 5
محسن زارع
تهران

اقا من بشدت این کلینیک رو توصیه میکنم.کادر عالی و با اخلاق و حرفه ای.یک کلمه واقعا کارد درست هستن.
Rated 4 out of 5
رضا هاشمی
کرج